第20回 リカバリーを目指す統合失調症治療とラツーダの「外来」での使い方のポイント

出演・監修
勝元 榮一先生(かつもとメンタルクリニック 院長)
近年、本邦の精神科医療では退院促進・地域移行が推進されており、統合失調症治療では精神症状の改善に加え、社会機能の改善などリカバリーを目指す薬物治療が求められるようになっています。
クリニックや病院の外来治療は、患者さんのリカバリーをサポートする要の役割を担っています。
そこで今回は、勝元 榮一先生(かつもとメンタルクリニック 院長)に、「リカバリーを目指す統合失調症治療」と「2020年本邦で上市されたDesigned SDA、ラツーダの外来での使い方のポイント」をご解説いただきます。
かつもとメンタルクリニックの特徴と診療理念
かつもとメンタルクリニックは大阪市天王寺区に位置しています。交通アクセスがよい場所にあることもあり、患者さんは遠方を含むさまざまな地域から来院されます。
開業当初から、患者さんに思いやりを持ち、温かで、信頼されることを診療理念として掲げており、患者さんと一緒に考えながら治療をしていく、いわゆるShared Decision Making(SDM)を実践しています。
加えて、質の高い医療を提供することも心がけています。そういった質の高い医療をするために、最近はガイドラインの普及活動を行っています。精神科医療においては、まだまだガイドラインが十分普及してないところがありますし、普及活動を通して、私自身もガイドラインを改めて深く知ることができ、その知識が患者さんへ還元できると感じています。また、リアルワールドでの治療をより良いものにするため、統合失調症や双極性障害の臨床研究にも積極的に取り組んでいます。
かつもとメンタルクリニックを受診する統合失調症の患者像
当院は、通院されている患者さんの約3割が統合失調症、約2割がてんかん、約4割が双極性障害やうつ病などの気分障害です。
統合失調症については、約2割が初発や再燃・急性増悪の急性期、約8割が慢性期(維持期)の患者さんです。年齢層は幅広く、10代後半から70代の方までいらっしゃいます。男女比は、やや女性の患者さんのほうが多い印象です。就学・就労年齢の統合失調症患者さんの約3割は就労・就学されています。
精神科医療を取り巻く環境と治療の変化
これまで、統合失調症患者さんの治療の多くは長期入院で行っていました。一方、国は、統合失調症を含む重度かつ慢性でない入院患者さんの退院促進・地域移行を方針に掲げました1)。その結果、最近は実臨床においても、入院による管理志向の治療から退院や社会参加を目指す治療へと移行しています。
さらに、障害者雇用義務の対象に精神障害者が追加となり2)、精神症状の改善に加え、社会機能の改善などのリカバリーを目指す治療が求められるようになっています。それに伴い、精神科医の治療の考え方も大きく変わりました。以前は、患者さんの症状を取るための治療に終始したようなこともありましたが、近年は、症状の改善に加え、外来治療も見据え、患者さんの機能を改善させる治療を考えるようになりました。
しかし、現実は厳しく、いろいろなデータがありますが症状の寛解に加え、生活機能の寛解の両方を満たす統合失調症の患者さんは、23%という調査結果があります3)。この背景には、急性増悪期の統合失調症の患者さんの場合、陽性症状等、精神病症状が前景になっていることが多いと思いますが、経過とともに陰性症状、気分症状、認知機能障害など多彩な症状が顕在化(前景化)し、これらの症状が寛解を目指す患者さんにとって問題となることがあると思います。

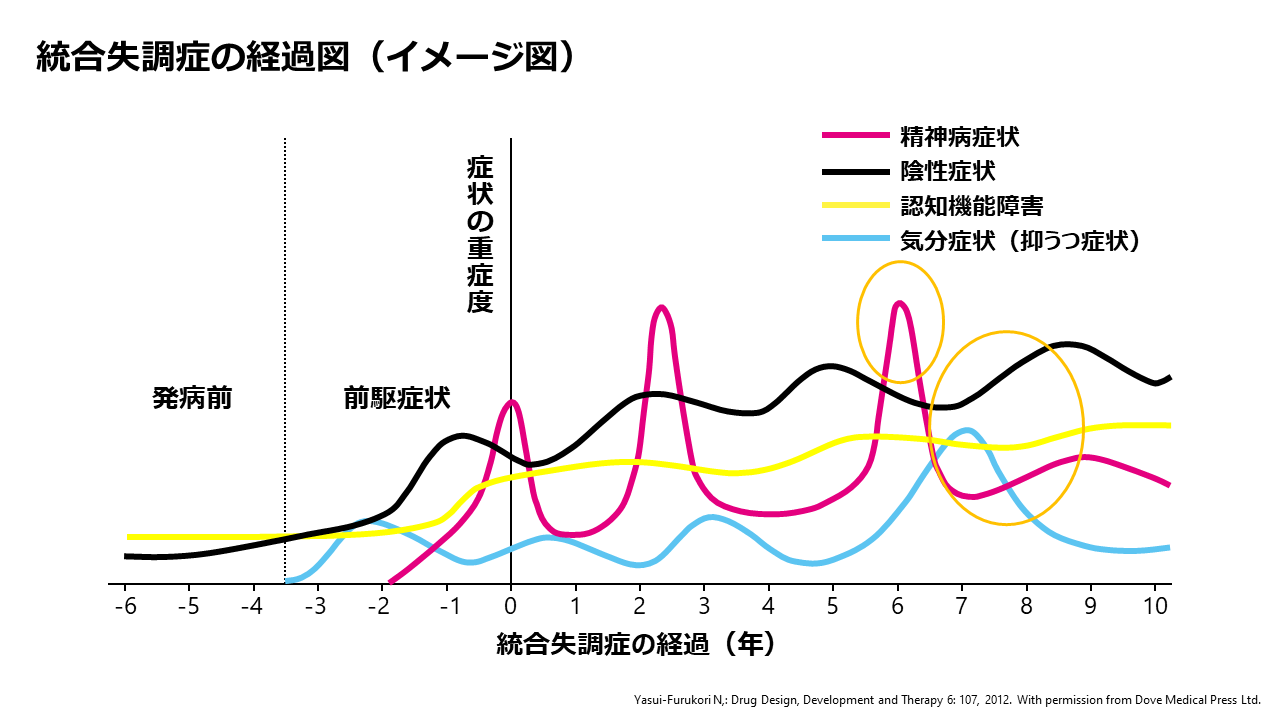
リカバリーを実現するための治療
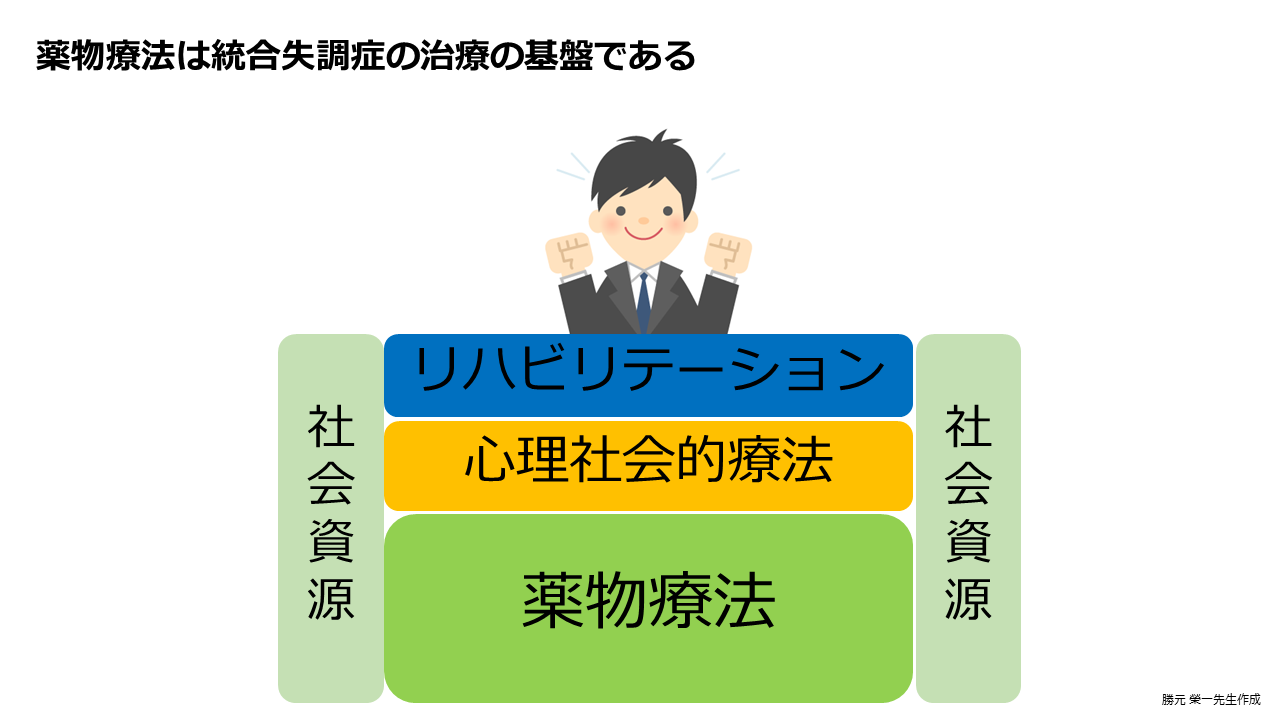
薬物療法と心理社会的治療は、統合失調症治療の基盤です。まず患者さん自身に病気や治療をしっかり理解いただくことが大事です。そして、症状を改善し、再発を予防し、社会機能の改善を目指すためには、適切な薬物療法を行うことは非常に重要です。加えて、必要な方には、リハビリテーションや心理社会的療法を組み合わせていきます。
リカバリーを実現させるためには、次の3つの要素を満たした薬剤を選択することが重要だと考えています。
1つ目は、長期に継続服用可能なことです。統合失調症治療では、いかに再発させないかが重要となりますが、再発させないためには、患者さんに長期的に服用していただくことが必要になります。そのため、「患者さんにとって飲み心地がよい」、「患者さん自身が気に入る」薬剤を選択します。
2つ目は、十分な精神症状の改善効果があり、かつ副作用が少ないことです。統合失調症は、急性期では、陽性症状が前景になっていることが多いですが、次第に陰性症状や抑うつ症状などの多彩な症状が顕在化し、これらの症状が問題になることもあります。したがって、陽性症状だけでなく、陰性症状や抑うつ症状などにも効果を示す薬剤が有用だと考えています。また、患者さんによる自己中断を防ぐためにも、過鎮静、不快感、体重増加などの患者さんが嫌がる副作用が少ない薬剤が望ましいです。
3つ目は、心理社会的治療や就労支援の妨げになりにくいことです。これは、過鎮静や認知機能障害を来しにくい薬剤と言い換えることができると思います。



実臨床の経験に基づくラツーダの印象
このようなリカバリーを実現するための要素を満たした薬剤のひとつが、ラツーダだと私は考えています。
当院では、ラツーダが2020年に上市されてからの約1年間で、30名の統合失調症患者さんへラツーダを投与しました。そのうち現在、20名がラツーダを継続しています。男女比は半々、年齢は10代から80代までと幅広いです。約4割の方がラツーダを服用しながら就労・就学しています。
こういった私の処方経験や、ラツーダのエビデンス(本コンテンツ内『ラツーダの有効性と安全性に関するエビデンス』参照)などを踏まえると、「陽性症状が取り切れない患者さん」、「陰性症状や認知機能障害が前景の患者さん」、「内分泌代謝系の問題がある患者さん」、「初発もしくは治療歴の浅い患者さん」は、ラツーダが有用な選択肢のひとつになるのではないかと考えています。
クリニックでラツーダを使用する際のポイント
ラツーダを統合失調症に投与する場合は、開始用量である40mgから開始し、1週間後の次の外来で効果を確認しています。その際、効果があれば40mgで継続しますが、忍容性が確認され、効果不十分の場合は80mgへ増量しています。
先生方のなかには、副作用を懸念して低用量から開始したほうがよいのではないかと考えている方がいらっしゃるかもしれません。しかし、国内第2b相試験(用量探索試験)では、ラツーダ20mg群では有効性が確認されなかったばかりか、原疾患(統合失調症)の悪化による中止例が増えてしまいました。また、Maudsleyのガイドラインに、プラセボと比べて、治療効果に差が出る一番少ない量、つまり最小有効用量が記載されていますが、ラツーダの場合は初発の患者さんでも40mgが最小有効用量となってます。




私は外来で初発を含む患者さんを診ていますが、全例、40mgで投与開始しました。
40mgで十分な効果が得られればそれで問題ないのですが、患者さん自身の症状と社会機能が十分良くなっていないのであれば、80mgまで増やすべきだと考えています。これは、『統合失調症薬物治療ガイドライン 2022』にも書かれておりますが、基本は抗精神病薬は単剤治療であり、効果が不十分な場合は、その決められた承認用量まで増量するということになっています4)。つまり、ラツーダの場合は80mgまで増量するということになります。
したがって、統合失調症には、電子添文のとおり40mgから開始し、忍容性に問題がなく、効果不十分であれば80mgまで増量するような使い方をおすすめします。私は、30名中12名の患者さんで80mgまで増量しました。
患者さんに説明する際の重要なポイントとしては、ラツーダを開始する際に、80mgへの増量の可能性があることをあらかじめ伝えておくことです。こうしておくと、「効果がいまひとつなので増やします」と後から伝えるよりも、患者さんの受け入れ方がスムーズになります。
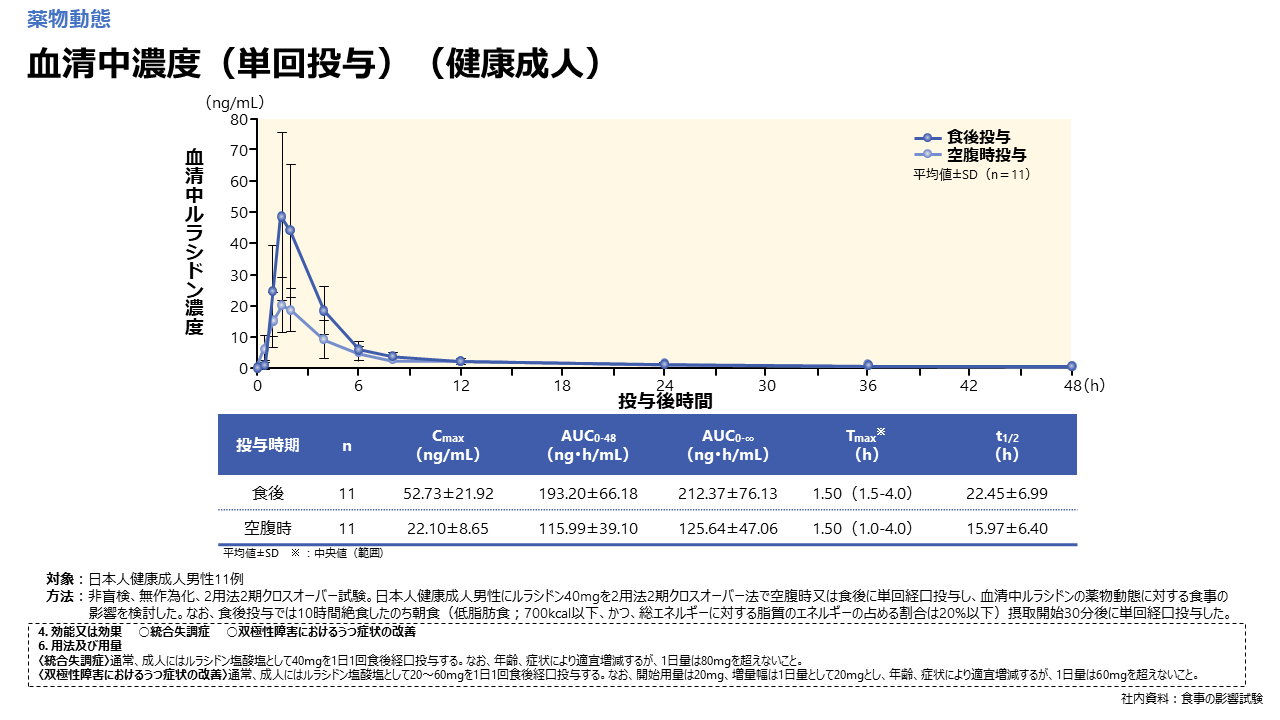
注意点としては、「食後服用」を遵守することです。ラツーダの薬物動態のデータを見ると、空腹時にラツーダを投与すると、血中濃度のピークは食後投与のピークの半分以下になってしまう可能性があります。したがって、食後に服用していただくことが重要になります。一般的に、治療がうまくいかない場合は、アドヒアランスを確認すると思いますが、ラツーダに関しては、単に服用しているか、服用していないかの確認だけではなく、「食後に服用できているか」も含めて確認いただきたいと思います。

ラツーダの有効性と安全性に関するエビデンス
「禁忌を含む注意事項等情報」等は電子添文をご参照ください。
ここからは、ラツーダの特性をエビデンスを示しながら紹介します。
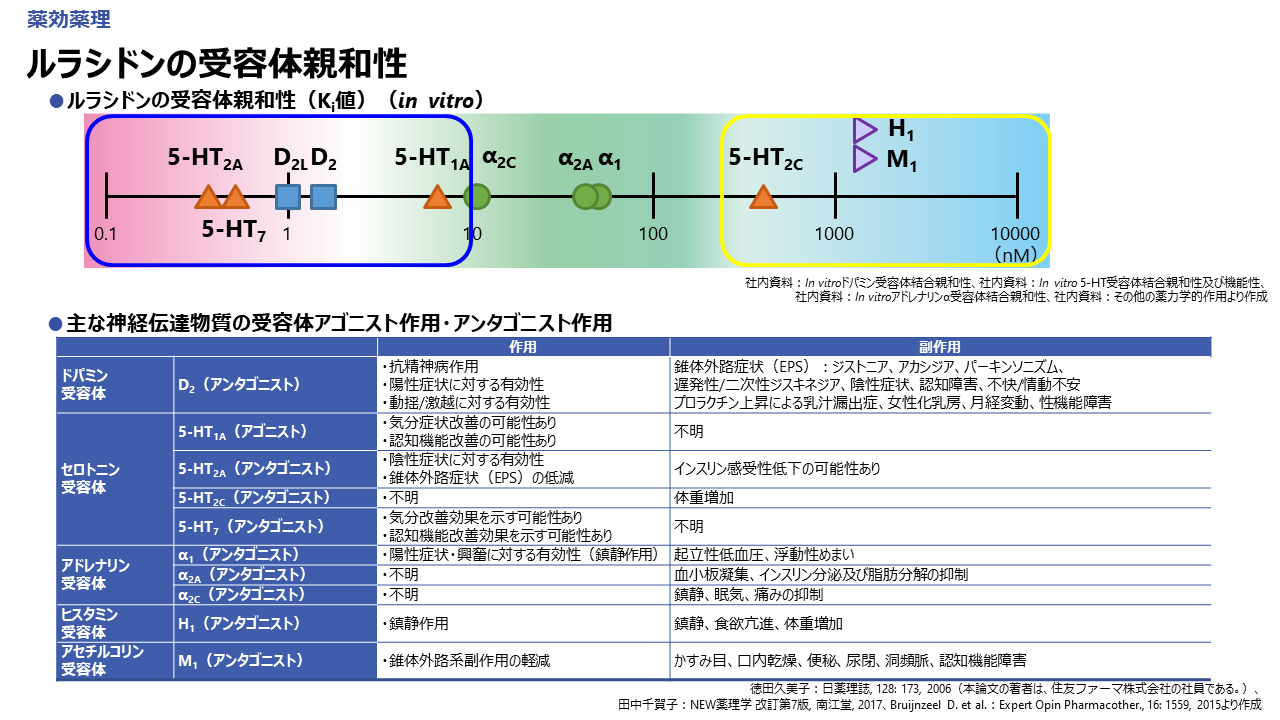
まず、統合失調症治療薬の基本は、ドパミンD2受容体の遮断ですが、ラツーダは、主作用と考えられているドパミンD2受容体遮断と、セロトニン5-HT2Aおよびセロトニン5-HT7拮抗作用、5-HT1A受容体部分刺激作用を併せ持つユニークな薬剤です。セロトニン5-HT7受容体拮抗作用は認知機能改善が示唆されていますし、セロトニン5-HT1A受容体刺激作用は気分症状改善が示唆されています。一方で過鎮静、食欲亢進、体重増加の副作用に関わるヒスタミンH1受容体や認知機能障害、かすみ目、口内乾燥、便秘、尿閉などに関与するムスカリンM1受容体にはKi値が1,000nM以上解離しており、ほとんど作用しないといった特徴を有しています。

続いて、本邦において統合失調症の適応症を取得する根拠となった第3相試験、JEWEL試験をみてみます。本試験の対象は、急性増悪期の統合失調症患者483例です。

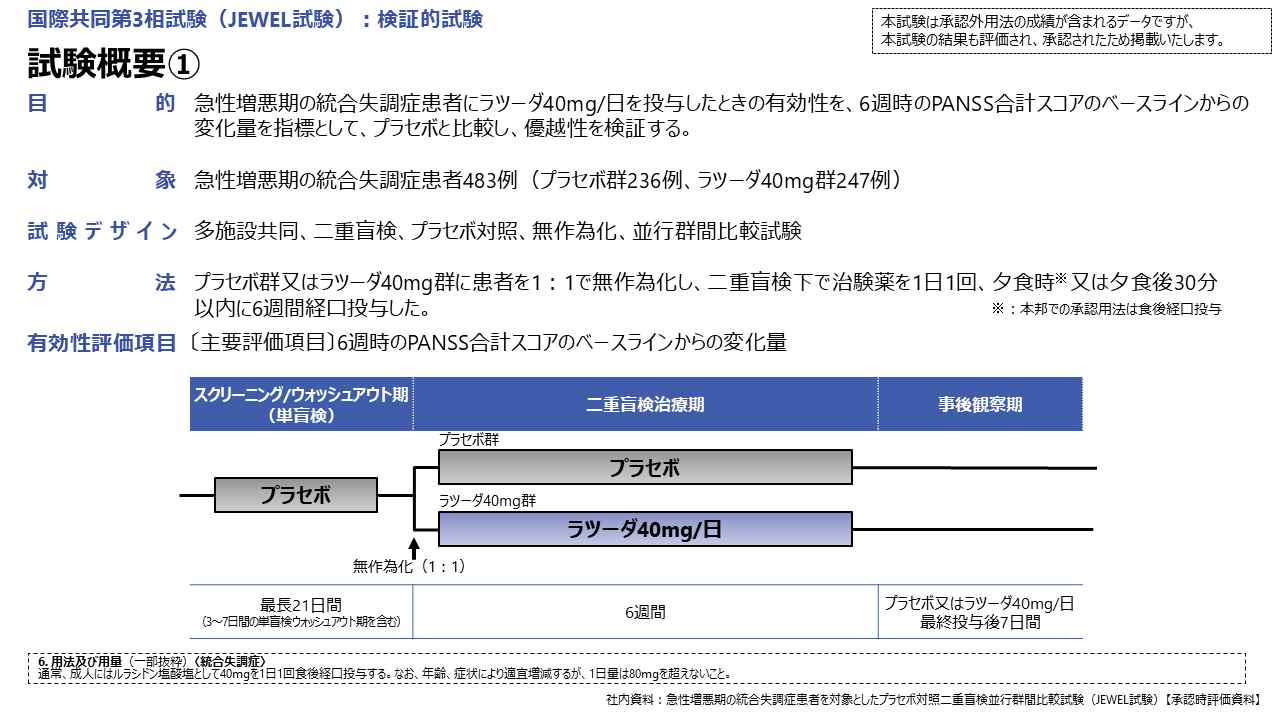


主要評価項目である6週時のPANSS合計スコアのベースラインからの変化量は、プラセボ群−12.7、ラツーダ40mg群-19.3、投与群間の差-6.6と、統計学的に有意であり、ラツーダは、急性増悪期の統合失調症における精神病症状に対して優れた改善効果を示しました。

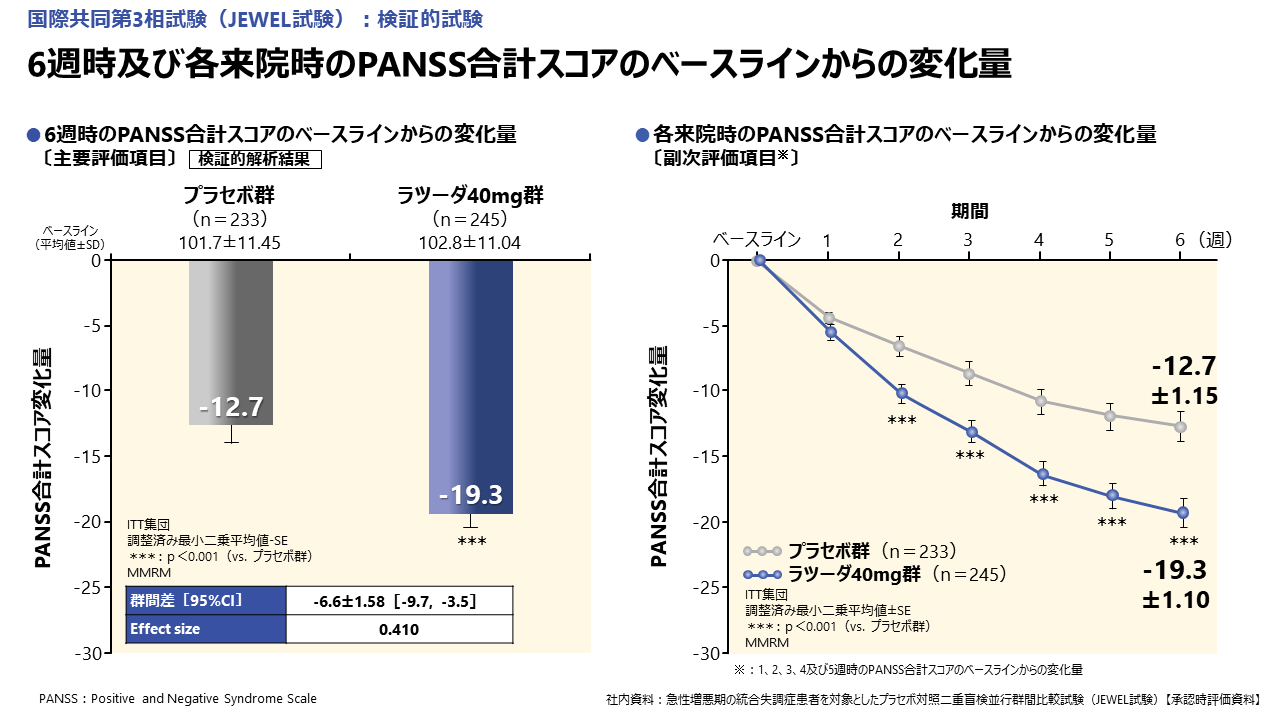
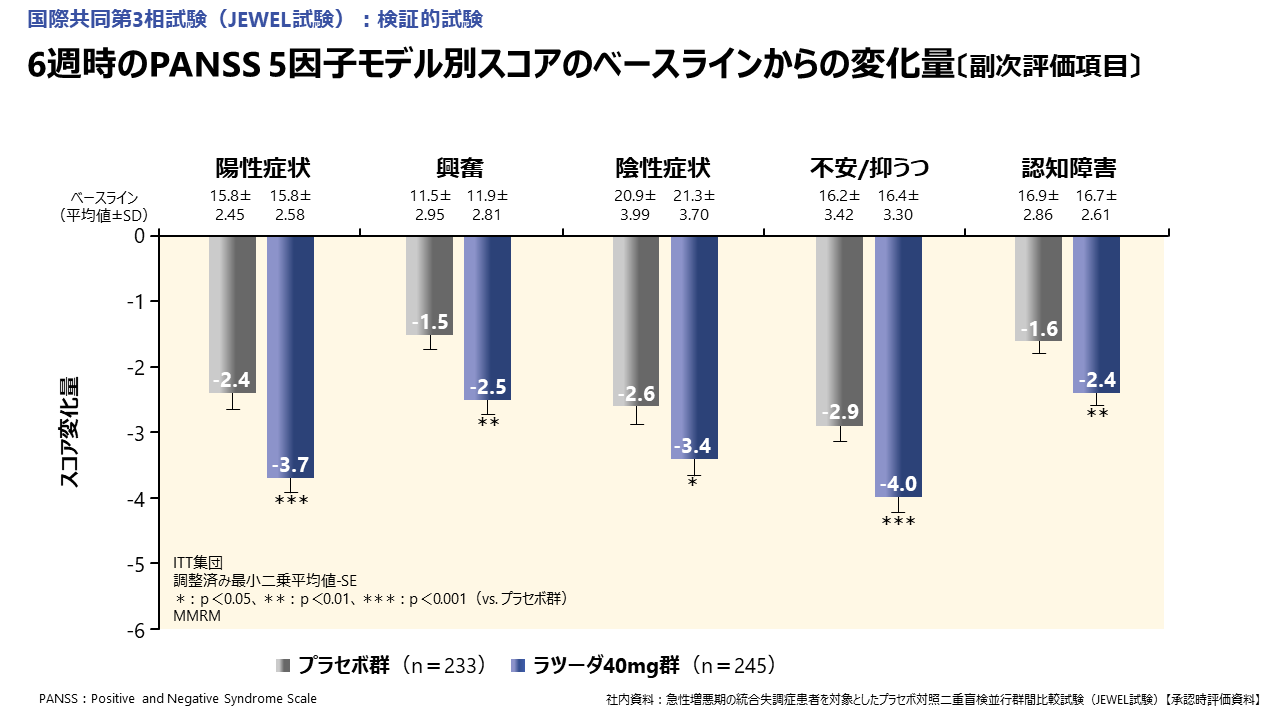
6週時のPANSS 5因子モデル別スコアのベースラインからの変化量については、急性期で特に問題となる陽性症状をはじめ、興奮、陰性症状、不安/抑うつ、認知障害のいずれの項目においても、ラツーダはプラセボに比べてスコアを有意に低下させることが示されました。
これらのことより、ラツーダは、陽性症状に加えて、興奮、陰性症状、不安/抑うつ、認知障害などに広く有用性が期待できると考えられます。

副作用発現頻度は、プラセボ群57例(24.3%)、ラツーダ40mg群69例(27.9%)でした。発現頻度が2%以上の副作用は、プラセボ群では不眠症12例(5.1%)、統合失調症11例(4.7%)、不安9例(3.8%)などで、ラツーダ40mg群では頭痛、アカシジア、統合失調症が各10例(4.0%)などでした。
重篤な副作用は、プラセボ群2例2件[統合失調症、自殺企図各1件]、ラツーダ40mg群1例1件[統合失調症1件]に認められました。
投与中止に至った有害事象は、プラセボ群15例[統合失調症11例、手骨折、精神病性障害、敵意、自殺企図各1例]、ラツーダ40mg群14例[統合失調症7例、房室ブロック、肺結核、体重増加、不安、カタトニー、妄想、精神病性障害各1例]に認められました。
試験期間中、いずれの群においても死亡は報告されませんでした。


本試験では、臨床検査値への影響も検討されています。6週時点での体重、HbA1c、コレステロールなど糖脂質代謝への影響、プロラクチンへの影響はこちらに示すとおりです。

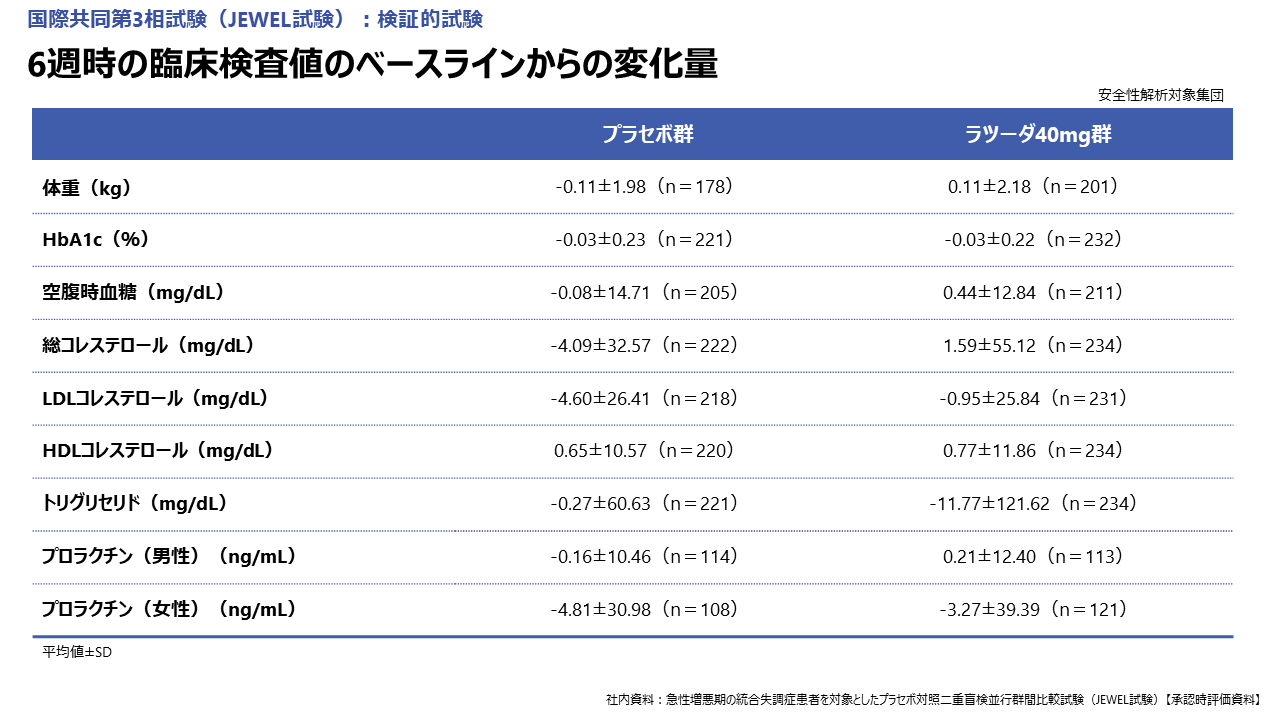
以上のことより、ラツーダは陽性症状改善効果に加えて、幅広い効果を有しており、副作用も少ない印象ですので、私自身は統合失調症治療薬の第1選択薬として考えております。
本日は、「リカバリーを目指す統合失調症治療」と「2020年本邦で上市されたDesigned SDA、ラツーダの外来での使い方のポイントを解説しました。
まとめですが、私自身は、ラツーダは、「陽性症状が取り切れない患者さん」、「陰性症状や認知機能障害が前景の患者さん」、「内分泌代謝系の問題がある患者さん」、「初発もしくは治療歴の浅い患者さん」に対して有用な選択肢のひとつになるのではないかと考えています。また、ラツーダは、開始用量である40mgから開始し、忍容性が確認され、効果が不十分な場合は80mgへ増量することがポイントです。
ラツーダを上手に使いながら、統合失調症患者さんのリカバリーを目指していただけたらと思います。
Reference
1) 厚生労働省:これからの精神保健医療福祉のあり方に関する検討会報告書, 平成29年2月8日
2) 厚生労働省:障害者雇用義務の対象に精神障害者が加わりました(平成30年4月)
(https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000192051.html)(アクセス日:2022年12月)
3) Klærke LR. et al.:Eur Psychiatry., 62:130, 2019
4) 日本神経精神薬理学会:統合失調症薬物治療ガイドライン 2022(2022年5月20日公開)
(https://www.jsnp-org.jp/csrinfo/03_2.html)(アクセス日:2022年12月)

