第19回 長期的な予後を見据えた急性期の統合失調症治療における薬物療法のポイント

出演・監修
村上 忠先生(三枚橋病院 理事長/院長)
深澤 隆先生(青南病院 病院長)
小林 和人先生(山容病院 院長)
本シリーズでは、精神科医療で先進的な取り組みを行っている施設の先生に、施設の特徴や治療方針、ラツーダへの期待などをお伺いします。
今回は、地域医療に精通した村上 忠先生(三枚橋病院 理事長/院長)、深澤 隆先生(青南病院 病院長)、小林 和人先生(山容病院 院長)に、各施設の取り組みや、長期的な予後を見据えた急性期の統合失調症治療における薬物療法のポイントについてご解説いただきます。
三枚橋病院の特徴と地域における役割

村上先生:三枚橋病院は、群馬県太田市に位置する精神科病院(233床)です。日本初の「全開放の精神科病院」を実現したことで知られていますが、この全開放で培った経験をもとに、行動制限のみならず、入院加療を含めた医療の提供を必要十分かつ最小限度にとどめる治療のあり方を目指しています。
2011年からは病棟再編により閉鎖病棟の運用を開始し、さらに2012年からはスーパー救急の算定を開始して、現在まで救急・急性期治療を中心に対応しています。かつての成り立ちから認知症の患者さんが少なく、統合失調症の患者さんの割合が高くなっています。
青南病院の特徴と地域における役割

深澤先生:青南病院は、青森県八戸市に位置する精神科病院(199床)です。地域に密着した病院を目指しており、多様な精神疾患の患者さんの受け入れはもちろんのこと、地域の医療や福祉、行政からのさまざまな精神科医療ニーズに応えるべく、関係機関との連携を深めつつ、啓発活動にも積極的に取り組んでいます。
また、当院は、以前から入院患者さんの地域移行を積極的に進めており、長期入院患者の数が少ないことも特徴のひとつです。これは、患者さんが安心して地域生活を送るために、リハビリテーションや訪問看護、各種のサービスなどを積極的に導入し、また生活訓練施設や居住施設をはじめ多くの施設を併設していることが背景にあると考えています。現在の入院患者の内訳は、認知症が全体の4割強で、統合失調症は3割強です。地域からのニーズは増大する一方であることから、すべての疾患で入院期間を短縮しサイクルを早めて対応しており、多忙な日々です。
山容病院の特徴と地域における役割

小林先生:山容病院は、山形県酒田市に位置する精神科病院(220床)です。山形県庄内地域は、急速に少子高齢化、過疎化が進むと推計されているのですが、こうした状況のなかで、山形県が進める地域医療構想の実現を図り、地域包括ケアシステムのモデルを構築し、医療、介護、福祉などの切れ目のないサービスを、将来にわたって安定的に提供することを目指して地域医療連携推進法人「日本海ヘルスケアネット」が2018年に立ち上がりました。当院は、この日本海ヘルスケアネットの創立法人のひとつで、ヘルスケアネットを介して、さまざまな医療機関と連携を深めています。
また、うつ病などの気分障害や統合失調症、認知症だけでなく、アルコール依存症にも力を入れているところが特徴のひとつで、最近はアルコール依存症患者さんを紹介いただく件数が増えてきています。
統合失調症治療における目指すべきゴールとは

村上先生:ひと言で括ると、リカバリーの達成ということになると思います。ただし、このリカバリーの考え方も変化してきており、これまでのような治療者目線での症状コントロールではなく、患者さんの主体性を重視し、患者さんの目指すゴールを治療目標とする流れが生まれてきています。この背景には、治療薬の変遷が関係していると思います。かつての統合失調症治療は、興奮を抑えることに主眼を置いていました。その後使用できる薬剤の種類が増え、幻覚や妄想などの症状をコントロールすることも可能となりました。その患者さんがしたい地域生活を送るなかで、他者に迷惑をかけずに過ごせる程度に症状をコントロールすることがひとまずの治療目標なのではないかと考えています。そうすることで、幻覚や妄想を取りきるために薬を増やしすぎてしまうということが減らせるのではないでしょうか。

深澤先生:統合失調症患者さんも、加齢に伴うライフステージの変化ごとにさまざまな課題を抱えることになります。また、ライフイベントを乗り越える際には我々よりも多くのストレスを感じることになると思います。それらの課題について患者さんに寄り添って適時・適切な支援を行うことが、治療者側の目標でありゴールなのではないかと考えています。一方、患者さん側から見たゴールは、村上先生と同様で、パーソナルリカバリーを達成することではないでしょうか。一般的には、精神症状の安定や再燃予防、地域での生活や就労の継続などが治療の目標となりますが、今後はそれらの内容や質の向上についても検討することが非常に重要だと考えています。患者さんが、達成感や充実感を得て、安心して安定した生活が継続できることも、患者さん側の治療のゴールだと考えています。
統合失調症治療の課題

小林先生:病院経営の観点からは、長期入院患者さんが減っていくなかで、どうしても退院できない患者さんがいるのが課題のひとつです。そういった患者さんは、過去の多剤併用のなごりがあり、難治化していることが多い印象です。また、病院内では症状のコントロールがついても、地域の生活に戻れない患者さんも一定数おり、薬物療法はもちろんのこと、非薬物療法や社会的資源の進歩というものが求められていると感じています。
長期的な予後を見据えた上で、急性期の統合失調症の薬物療法で重視していること

深澤先生:急性期治療では、もちろん幻覚・妄想などの陽性症状をコントロールすることが重要ですが、中長期的な予後を見据えて、患者さんが服薬を継続できるように、可能な限り有害事象がない薬剤を選択する必要もあると考えています。例えば、頭が働かなくなるとか、眠くなるような薬剤は日常生活や社会活動への影響が大きいため、過鎮静を来す薬剤は長期療法には適していません。また、有効性の観点からは、陽性症状や陰性症状の改善、さらには統合失調症の問題になっている認知機能障害の改善や情動の安定などが1剤で実現できるような薬剤があれば理想的だと思います。
臨床薬理学的な観点からは、嗜好品の影響を受けにくく薬物相互作用を来しにくい薬剤、投与用量と治療効果の関係が明確な薬剤が望ましいと考えます。個人的には、dose-dependent effectが臨床試験で示されていた薬剤の方が、実臨床では使いやすい印象です。

村上先生:急性期治療は、初発と再発で意味合いが少し異なり、罹病期間が短ければ短いほど、より中長期的な視点を持ち、効果のみならず副作用にも注意を払い、再発予防のための治療継続を考慮した薬剤選択をする必要があると考えています。抗精神病薬の服用者では、体重増加、運動障害、鎮静を生じることが多いとされていますので、できる限り糖・脂質代謝異常や錐体外路症状、過鎮静といった副作用を生じにくい薬剤を選択するようにしています。
また、アドヒアランス、薬物動態の両面から、1日1回の服用で、安定した体内動態が得られる薬剤が望ましいと考えています。1日の服用回数が多ければアドヒアランスの維持が難しくなり、ピークとトラフの差が大きければ副作用や効果不足を生じる要因となり得るからです。

小林先生:私自身、依存症治療をするようになってから心がけているのが、動機づけです。効果的な動機づけ介入の要素が「FRAMES」としてまとめられていますが、そのなかに、「きちんと情報提供した上で、いくつかの選択肢を提示し、患者さん自身に選ばせる」というものがあります。私はこれを実践しており、複数の治療選択肢を患者さんに提示して、患者さんに選んでもらっています。患者さんがご自身で治療を選択することで、主体的に治療に参加している感覚も身につくようです。また、急性期の段階から、シンプルな治療をすることも重視しており、主剤はわかりやすい作用機序の薬剤を単剤で処方し、鎮静が必要な場合は併用薬の増減でコントロールするようにしています。そして、主剤はできれば維持期まで一貫して使用するようにしています。
ラツーダの評価

小林先生:ラツーダは、効いているか、効いていないかの判断がしやすい薬剤だと感じています。また、統合失調症に対する用法・用量が「通常、成人にはルラシドン塩酸塩として40mgを1日1回食後経口投与する。なお、年齢、症状により適宜増減するが、1日量は80mgを超えないこと」とシンプルであることを評価しています。

深澤先生:私も、小林先生と同様で、ラツーダは有効性の判定がしやすいと感じています。JEWEL試験では、PANSS合計スコアのベースラインからの変化量は、ラツーダ40mg群で投与2週目よりプラセボ群と有意差が認められ、その効果は6週時点まで継続し、さらに有効性も時間の経過とともにより明らかになっていましたが、実臨床でも2週後からの有効性を実感しています。また、40mgから開始し、もし効果が不十分で忍容性に問題がないケースでは速やかに80mgへ増量することで、用量依存的な効果も得られる印象です。有害事象に関しても、JEWEL試験と同様な印象を持っています。

村上先生:ラツーダは、ドパミンD2受容体アンタゴニスト、セロトニン5-HT2A受容体アンタゴニストであると同時に、セロトニン5-HT1A受容体パーシャルアゴニストおよびセロトニン5-HT7受容体アンタゴニストというユニークなプロファイルを持った薬剤です。セロトニン5-HT7受容体アンタゴニストには認知機能改善効果が示唆されていますので、そういった観点からの有用性にも期待しています。
なおムスカリン受容体への親和性は低いため、抗コリン作用の強い薬剤からラツーダへ切り替える場合は、コリン作動性の離脱症状(不安、焦燥など)に注意しながら、前治療薬は時間をかけてゆっくりと減らす必要がありそうです。
ラツーダが選択肢となる患者像

村上先生:ラツーダのプロファイルを考慮すると、なるべく早い段階で使用したほうがよいのではないかと考えています。再発よりも初発ということもありますが、再発においても、なるべく早い段階で使用するべき薬剤のひとつだと思います。
新薬は、どうしても使い慣れた薬剤の後で選択されることが多くなりがちですが、ラツーダの有用性をまず実感するのであれば、1剤目での使用が望ましいのではないでしょうか。何剤も用いた後の難治例をラツーダに切り替えるのは得策ではないと思います。

深澤先生:私の経験から言えば、治療のターゲットとなるメディカルニーズに悩んでいる患者さんでラツーダを服薬したことがないすべての患者さんには、可能な限り投与を検討してみてもよいのではないかと考えています。プロファイルや臨床試験の結果などを考慮すると、ラツーダは、急性期や初発などのさまざまな患者さんに適した選択肢のひとつと言えます。また、維持期においても不安感や抑うつ症状などが残存している患者さんにも有効であることもあり、切り替えを含めた投与を積極的に検討してもよいのではないかと思います。いずれにしろ、精神科医自身があきらめない姿勢、ともに歩む姿勢、よりよい治療効果を目指す姿勢を患者さんに示し続けることが重要だと思います。

小林先生:村上先生と同様に、ラツーダは、治療抵抗性になる前の、なるべく早い段階で使用したい選択肢のひとつだと考えています。しかし、実臨床では、何剤も無効だった患者さんに処方してしまうこともあります。その場合は、治療歴などを考慮して効果判定するようにしています。
ラツーダを処方する上での注意点

村上先生:繰り返しになりますが、やはり統合失調症のより早い段階における、第一選択薬のひとつとして位置づけるのが、理想的なラツーダの使い方なのではないかと考えています。
スーパー救急では、40mgから開始して1週間から2週間程度で効果を判定し、忍容性が確認され、効果不十分の場合は 80mgまで増量しています。

深澤先生:私も、村上先生と同様で忍容性が確認され、効果不十分の場合は基本的に1~2週間で増量し、しっかりと増量した上で有効性を判定することが望ましいと考えています。前薬からラツーダへ切り替える際は、個々の患者さんに合わせた対応が必要です。前薬の効果や有害事象の評価、実際の服薬状況、患者さんの服薬に対する姿勢などもしっかりと考慮して、ラツーダへ切り替えることが重要です。また、今後の処方の調整のスケジュールや他の非薬物療法などを含めた治療の計画を患者さんに説明し、さらに切り替えに適した環境の調整についても精神科多職種チームで検討してから切り替えることも、アドヒアランスを維持するために重要なことだと考えています。

小林先生:前薬からの切り替えは、後から入る薬よりも、前薬が何なのかということが重要なファクターです。したがって、前薬が抗コリン作用の強い薬剤の場合は、時間をかけてゆっくりと減らす必要があります。
増量のタイミングに関しては、統合失調症に関しては40mgで開始し、忍容性が確認され、効果不十分の場合は1週間以内に80mgまで増量するケースが多いです。
7. 用法及び用量に関連する注意
〈統合失調症〉
7.1 忍容性が確認され、効果不十分な場合にのみ増量を検討すること。また、本剤の投与量は必要最小限となるよう、患者ごとに慎重に観察しながら調節すること。
JEWEL試験
ここから、本邦において統合失調症の適応症を取得する根拠となった第3相試験、JEWEL試験をご紹介いたします。
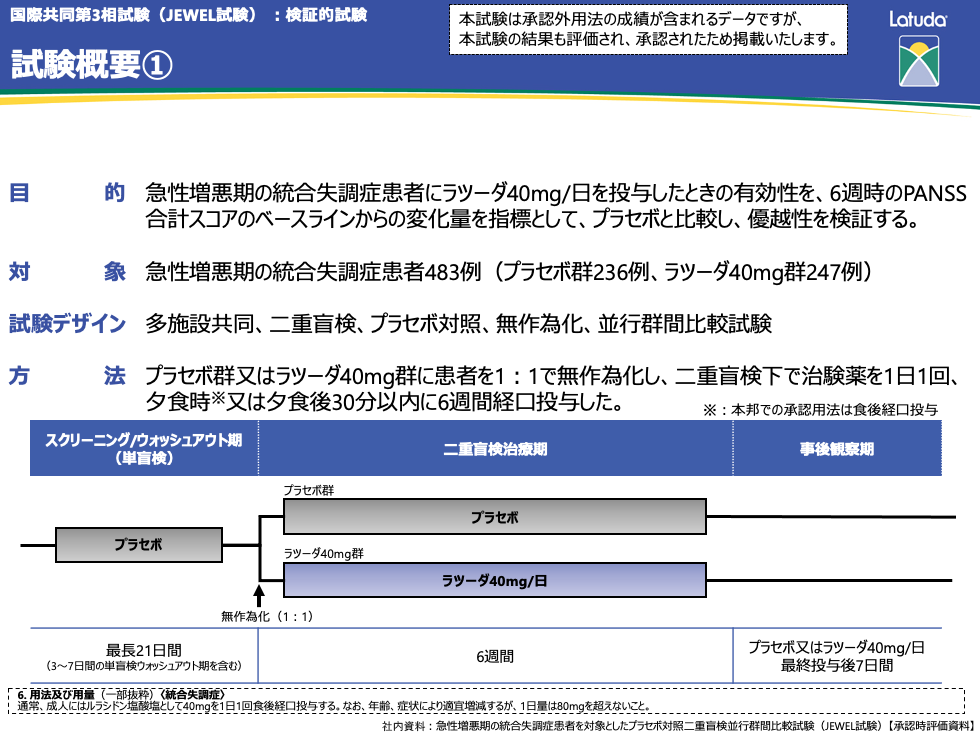
試験概要
本試験の対象は、急性増悪期の統合失調症患者483例です。対象をプラセボ群またはラツーダ40mg群に無作為に分け、治験薬を1日1回、夕食時*または夕食後に6週間経口投与しました。
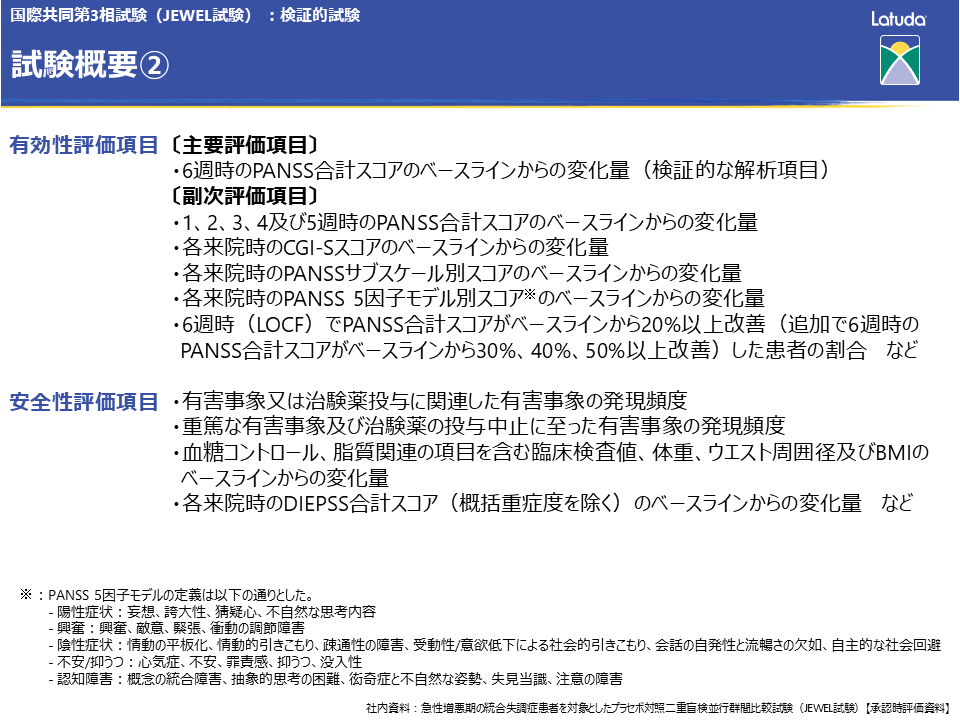
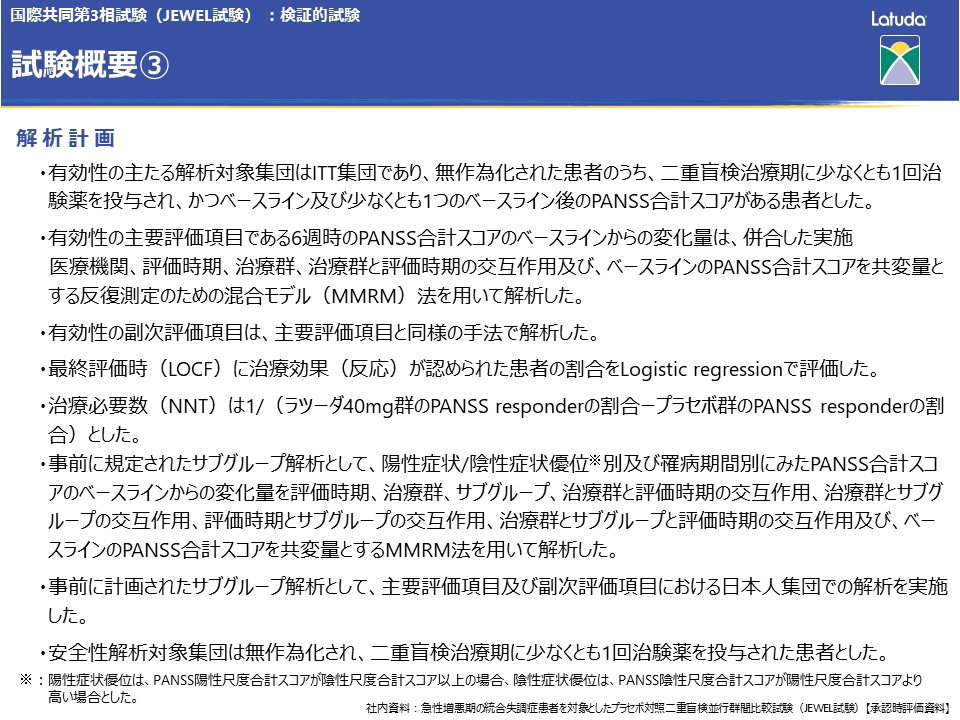
有効性の主たる解析は、ITT集団を対象として実施しました。有効性の主要評価項目である6週時のPANSS合計スコアのベースラインからの変化量は、併合した実施医療機関、評価時期、治療群、治療群と評価時期の交互作用および、ベースラインのPANSS合計スコアを共変量とする反復測定のための混合モデル(MMRM)法を用いて解析し、最終評価時(LOCF)に治療効果(反応)が認められた患者の割合をLogistic regressionで評価しました。
安全性解析対象集団は、無作為化され二重盲検治療期に少なくとも1回治験薬を投与された患者として実施しました。
*本邦での承認用法は食後経口投与



有効性
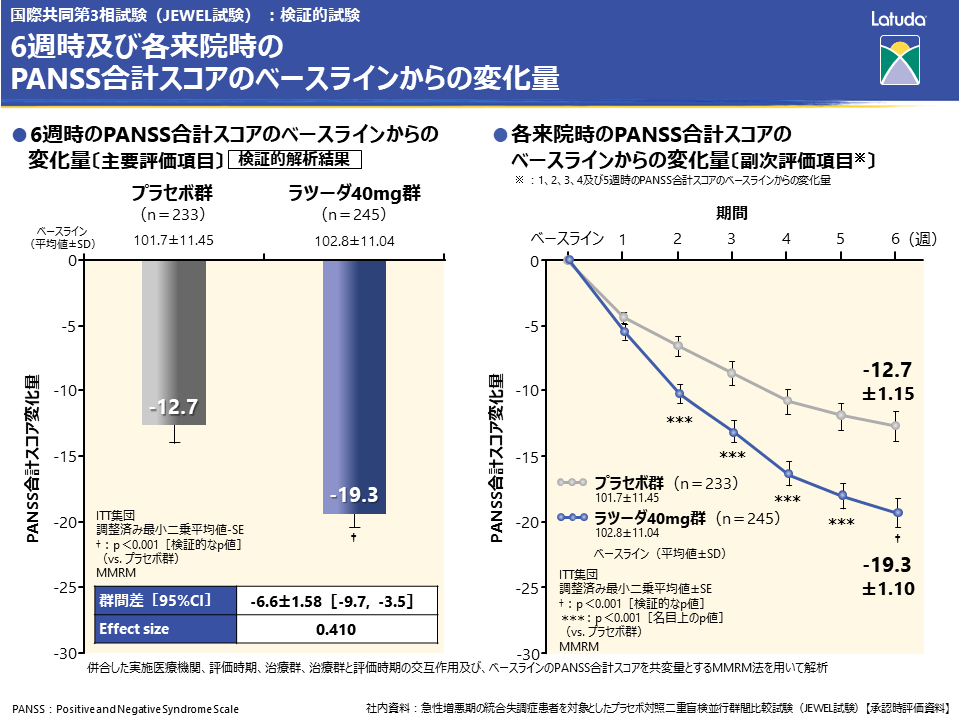
主要評価項目である6週時のPANSS合計スコアのベースラインからの変化量は、プラセボ群−12.7、ラツーダ40mg群−19.3、投与群間の差−6.6と、統計学的に有意であり、ラツーダ40mgのプラセボに対する優越性が検証されました。また、effect sizeは0.410でした。
副次評価項目である各来院時のPANSS合計スコアのベースラインからの変化量は、ラツーダ40mg群で投与2週目よりプラセボ群と有意差が認められ、その効果は6週時点まで継続しました。

6週時のPANSS 5因子モデル別スコアのベースラインからの変化量については、急性期で特に問題となる陽性症状をはじめ、興奮、陰性症状、不安/抑うつ、認知障害のいずれの項目においても、ラツーダはプラセボに比べてスコアを有意に低下させることが示されました。

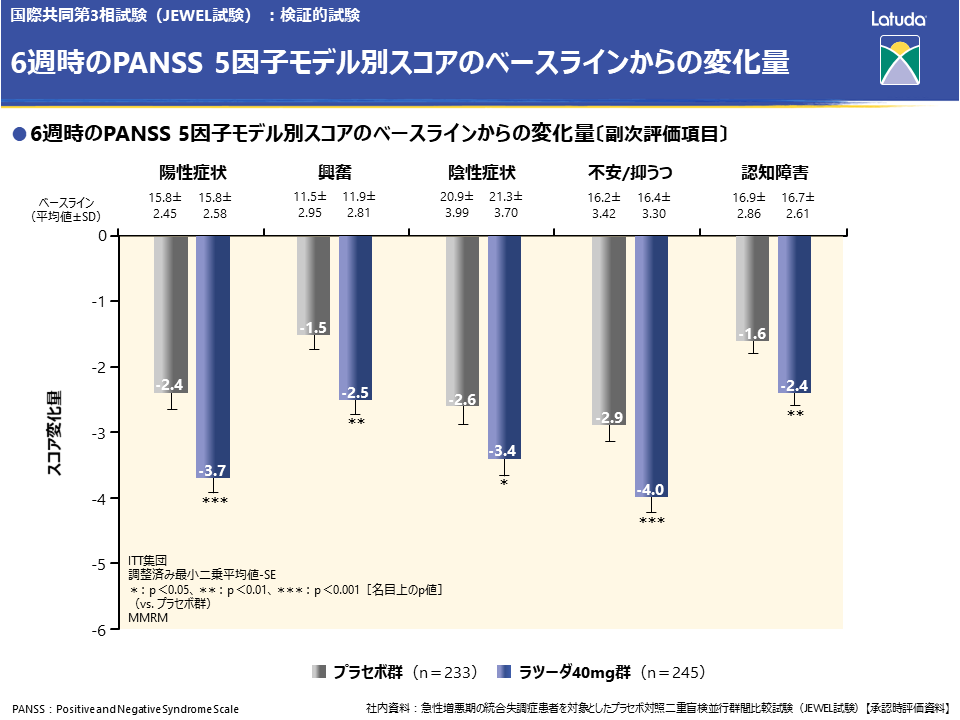
安全性
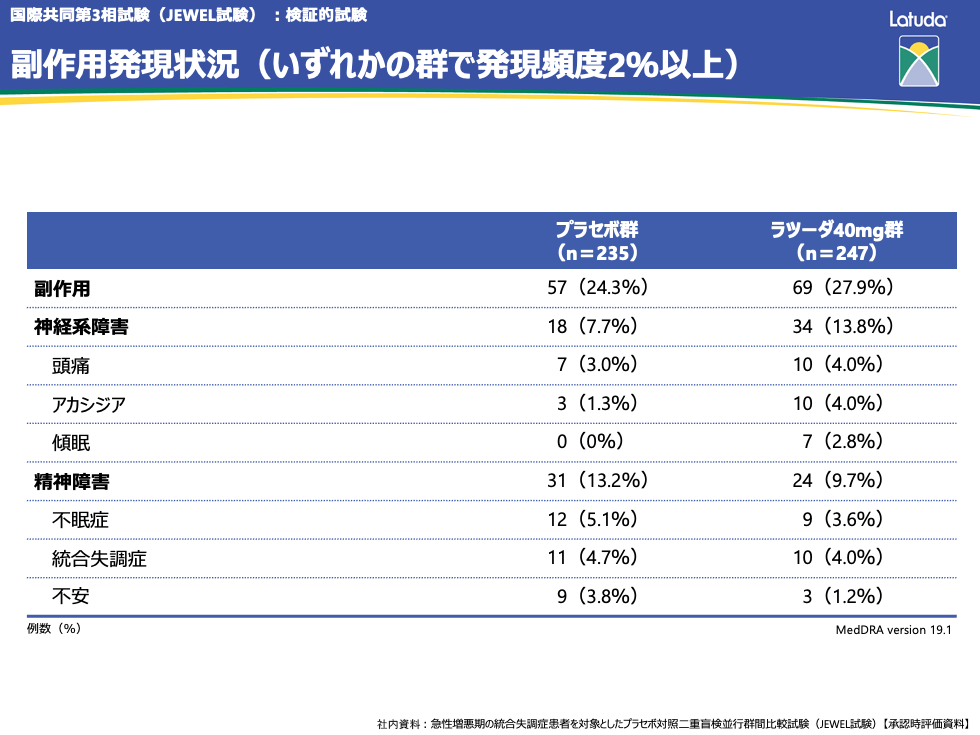
副作用発現頻度は、プラセボ群57例(24.3%)、ラツーダ40mg群69例(27.9%)でした。発現頻度が2%以上の副作用は、プラセボ群では不眠症12例(5.1%)、統合失調症11例(4.7%)、不安9例(3.8%)などで、ラツーダ40mg群では頭痛、アカシジア、統合失調症が各10例(4.0%)などでした。
重篤な副作用は、プラセボ群2例2件[統合失調症、自殺企図各1件]、ラツーダ40mg群1例1件[統合失調症1件]に認められました。
投与中止に至った有害事象は、プラセボ群15例[統合失調症11例、手骨折、精神病性障害、敵意、自殺企図各1例]、ラツーダ40mg群14例[統合失調症7例、房室ブロック、肺結核、体重増加、不安、カタトニー、妄想、精神病性障害各1例]に認められました。
試験期間中、いずれの群においても死亡は報告されませんでした。

本試験では、臨床検査値への影響も検討されています。6週時点での体重、BMIの変化量や、HbA1c、コレステロールなど糖脂質代謝への影響、プロラクチンへの影響はこちらに示すとおりです。



